El cáncer colorrectal (CCR), aunque común en términos de incidencia y mortalidad, históricamente ha sido un cáncer de adultos mayores; sin embargo, los casos en individuos de 50 años o menos están en aumento.
Esto ha llevado a recomendaciones de que la vigilancia comience antes. Además, los pronósticos en individuos más jóvenes pueden no ser tan favorables como los diagnosticados más tarde en la vida. Los suscriptores deben comenzar a prestar más atención a los síntomas en individuos más jóvenes.
Antecedentes y epidemiología del cáncer de colon
El cáncer colorrectal (CCR) es un cáncer común. Es el tercer cáncer más diagnosticado con mayor frecuencia en los EE. UU. y la tercera causa principal de mortalidad tanto para hombres como para mujeres. Se estima que en 2020 hubo más de 104,000 casos recién diagnosticados de cáncer de colon y 43,000 casos de cáncer de recto en los EE. UU., y más de 53,000 muertes relacionadas. Si bien la mayoría de los casos se diagnostican en personas mayores de 50 años, la proporción de casos en personas más jóvenes aumentó del 6% en 1990 al 11% en 2013. La mortalidad para aquellos que presentan cáncer de colon mayores de 50 años ha estado disminuyendo; sin embargo, ha ido en aumento en los menores de 50 años.[1,2] Existen múltiples teorías sobre qué está causando el aumento de casos de CCR en adultos jóvenes. Algunos factores de riesgo se han vuelto más comunes, como la obesidad y la inactividad física. Sin embargo, otras teorías apuntan más a cambios en la dieta y las bacterias intestinales (microbioma intestinal) que afectan la inflamación o la inmunidad en el sistema gastrointestinal. Además, la exposición a elementos en el medio ambiente, como la contaminación del aire o del agua o los pesticidas, puede afectar directa o indirectamente a las personas desde el útero.[3] La investigación sobre el aumento de casos en personas más jóvenes está en curso. Actualmente, existen muchos factores de riesgo conocidos para el CCR, tanto modificables como no modificables.[2]
| Factores de Riesgo Modificables | Factores de Riesgo No Modificables |
|---|---|
| Sobrepeso/obesidad Inactividad física Dieta • Alta: carne roja, carne procesada • Baja: productos lácteos, calcio, fibra (?) adenomatosos Fumar Consumo excesivo de alcohol | Edad avanzada Historial médico: • Pólipos • EII • Historial familiar de CCR/pólipos • Síndromes familiares/hereditarios Raza/etnicidad Diabetes tipo 2 Radiación en abdomen/pelvis |
Etiología
El cáncer colorrectal (CCR) casi siempre comienza como un pólipo en la capa de mucosa del colon/recto y sigue una secuencia consistente desde la mucosa normal hasta el pólipo adenomatoso, la displasia y finalmente al carcinoma invasivo. Diferentes tipos de cambios pueden ocurrir en la mucosa colónica a lo largo de este proceso. Algunos cambios genéticos permiten una "ganancia de función", lo que permite que las células se comporten de manera anormal. Otros cambios inhiben la función genética normal, como el silenciamiento de genes de reparación. Uno de estos cambios lleva a la acumulación de secuencias cortas anormales de ADN llamadas microsatélites y a una condición llamada "inestabilidad de microsatélites". Finalmente, los cambios epigenéticos también pueden alterar la función génica de manera perjudicial.[4,5]
El setenta por ciento de los casos de CRC son esporádicos. Alrededor del 25% se sabe que son familiares con genética poco clara, y aproximadamente el 5% están asociados con síndromes específicos causados por mutaciones en la línea germinal. Algunos de los síndromes de la línea germinal están asociados con pólipos y otros no. Los asociados con pólipos incluyen la poliposis adenomatosa familiar (PAF), la poliposis asociada a MUTYH (PAM), Peutz-Jeghers, la poliposis juvenil y el síndrome de tumor hamartoma de PTEN. El cáncer colorrectal hereditario no polipósico/síndrome de Lynch es el síndrome más común sin pólipos. Varios de estos síndromes también están asociados con un mayor riesgo de otros tipos de cáncer.[4,5]
Pólipos del colon
Se encuentran pólipos en aproximadamente la mitad de las personas de 50 años con riesgo promedio que se someten a una colonoscopia; sin embargo, menos del 10% progresan a cáncer invasivo. Los pólipos también son más comunes en personas mayores y en hombres. La progresión de pólipo a cáncer es lenta, tomando de 10 a 20 años.[6,7]
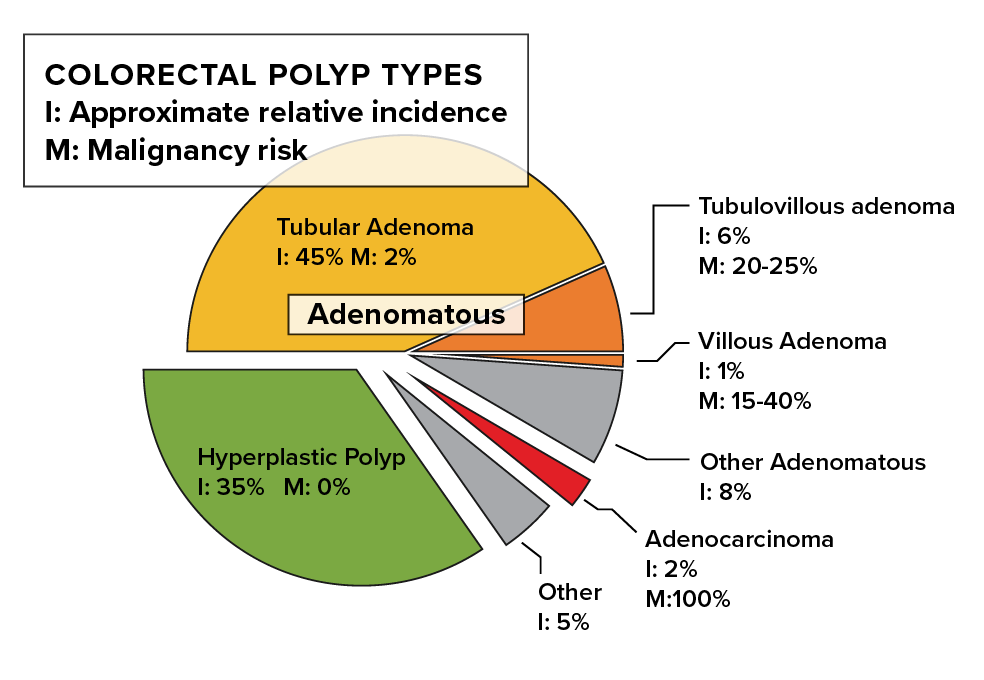
Diferentes tipos de pólipos conllevan diferentes riesgos de progresión a cáncer invasivo.[6,7] (ver tabla a continuación)
Para cuando se desarrollan síntomas en el CCR, la enfermedad suele estar avanzada. Los síntomas comunes incluyen:
- Cambios en los hábitos intestinales: diarrea o estreñimiento, cambio en el calibre o consistencia de las heces, o sensación de evacuación incompleta.
- Sangrado rectal o presencia de sangre en las heces.
- Malestar abdominal: cólicos, gases, dolor.
- En etapas avanzadas: fatiga, debilidad, anemia inexplicada o pérdida de peso.[2]
| Tipo de pólipo | Descripción | Riesgo o progresión a cáncer |
|---|---|---|
| Inflamatorio | • Generalmente se observa en enfermedad inflamatoria intestinal (EII) • También puede llamarse seudopólipo • No es un pólipo neoplásico verdadero | Bajo riesgo (aunque hay un aumento general del riesgo de CCR en aquellos con EII) |
| Hiperplásico | • El pólipo no neoplásico más común en el colon • Generalmente pequeño | Bajo riesgo |
| Adenomatoso | About 70% of polyps are adenomatous80% of adenomatous polyps are tubularVillous and tubulovillous adenomas are less common | Increased risk. Risk higher with:Larger polypsHigh grade dysplasiaVillous or tubulovillous histology |
| Tradicional aserrado / Sésil aserrado | • Superficie lisa, puede ser difícil de detectar • A menudo tienen displasia de alto grado | Riesgo aumentado |
En individuos sin síntomas, la mayoría de los pólipos se identifican durante exámenes de rutina. Actualmente en los EE. UU., el Grupo de Trabajo de Servicios Preventivos de EE. UU. y el Colegio Americano de Gastroenterología recomiendan que los adultos de 45 a 75 años se realicen exámenes de detección de CRC.[8,9] Se pueden recomendar diferentes pautas para aquellos que tienen un riesgo superior al promedio. A nivel mundial, la mayoría de los países de altos ingresos recomiendan realizar exámenes de detección a partir de los 50 años en individuos de riesgo promedio.[10] En los EE. UU., las pruebas de detección pueden incluir pruebas de heces (gFOBT, FIT o FITDNA), sigmoidoscopia flexible, colonoscopia o colonoscopia por TC.[11] Cada una de estas tiene una recomendación de seguimiento diferente según el resultado de la prueba y el perfil de riesgo personal. La colonoscopia tiene la tasa de detección más alta de todas las pruebas de detección de CRC y ha demostrado ser efectiva, en una variedad de estudios, para disminuir tanto la incidencia de CRC como la mortalidad por CRC.[9]
Estadificación y tratamiento
Clínicamente, el CRC se estadifica utilizando el sistema TNM del Comité Conjunto Americano sobre el Cáncer (AJCC).[12] El componente T o "tumor" se refiere al tamaño del tumor y si ha invadido la pared del colon/recto. El componente N o "nodo" se refiere a si los ganglios regionales están afectados. Finalmente, el componente M o "metástasis" se refiere a si hay propagación a cualquier sitio distante. La estadificación incluye tanto un sistema clínico como patológico. La estadificación clínica utiliza cualquier información obtenida antes de la cirugía, incluyendo exámenes físicos, biopsias e imágenes. Esto es menos preciso que la estadificación patológica, que se obtiene de los informes de patología postquirúrgica. Siempre que sea posible, se debe utilizar la estadificación patológica para la suscripción. Un sistema de estadificación más antiguo, llamado estadificación de Dukes, es un sistema de estadificación patológica sin incluir los ganglios linfáticos o metástasis que ocasionalmente aún se puede ver.[13]
El tratamiento del CCR depende de la ubicación y la etapa en el momento del diagnóstico.[14] Para el cáncer de colon, la cirugía para extirpar el tumor suele ser el tratamiento principal. Para el carcinoma in situ (CIS) y el cáncer localizado, la resección quirúrgica, incluidos los ganglios linfáticos cercanos, puede ser el tratamiento definitivo. Para los cánceres regionales, donde están involucrados los ganglios linfáticos, también puede recomendarse quimioterapia adyuvante. Cuando el cáncer se ha diseminado a sitios distantes, el tratamiento es principalmente paliativo y puede incluir cirugía, quimioterapia y otras terapias dirigidas cuando sea adecuado. Las pruebas genéticas del tumor pueden identificar si responderá a medicamentos dirigidos contra VEGF o EGRF. Además, algunos CCR pueden tratarse con inmunoterapia.[2]
El cáncer rectal también se trata principalmente con cirugía, pero con mayor frecuencia se acompaña de quimioterapia y radiación. Dependiendo de la extensión del cáncer, algunos pacientes requieren una colostomía permanente. Para cánceres en etapas tempranas (CIS y localizados), la cirugía es el tratamiento principal, ya sea a través del ano o mediante una incisión abdominal. Cuando la cirugía no es posible, la radiación es el tratamiento preferido. Los cánceres en etapa regional, que se han diseminado a los ganglios linfáticos, a menudo requieren tratamiento con quimioterapia y radiación antes de la cirugía, además de la resección quirúrgica. El tratamiento para el cáncer rectal en etapa distante es principalmente paliativo. Al igual que en el cáncer de colon en etapa distante, puede incluir cirugía, quimioterapia, radiación y terapias dirigidas adicionales.[2]
Pronóstico
La supervivencia relativa global del CCR es del 64% a los 5 años y del 58% a los 10 años; sin embargo, esto no tiene en cuenta que los pronósticos varían considerablemente según la etapa en el momento del diagnóstico. La supervivencia se divide según la ubicación del cáncer en el colon y el recto, así como por la etapa. Al momento del diagnóstico de cáncer de colon, el 39% de las personas son diagnosticadas con enfermedad localizada, que tiene una tasa de supervivencia del 90% a los 5 años, en comparación con una tasa de supervivencia del 71% a los 5 años para aquellos diagnosticados con enfermedad regional, y solo un 14% de supervivencia a los 5 años para aquellos diagnosticados con enfermedad a distancia. Más pacientes con cáncer rectal son diagnosticados con enfermedad local (41%), que tiene una tasa de supervivencia del 89% a los 5 años. La enfermedad regional al momento del diagnóstico tiene una tasa de supervivencia del 72% a los 5 años, y la enfermedad a distancia tiene una tasa de supervivencia del 16% a los 5 años.
Conclusiones
- Cáncer colorrectal (CCR) es un cáncer común y está aumentando su incidencia en individuos más jóvenes.
- La mortalidad es mayor en individuos más jóvenes que en aquellos diagnosticados a edades mayores.
- Los suscriptores deberían utilizar la estadificación patológica ya que la cirugía es el tratamiento principal para el CCR.
- Los pólipos son relativamente comunes, pero la mayoría no progresan a cáncer invasivo en individuos de riesgo promedio.
- No se debe pasar por alto lo que puedan parecer síntomas menores si son recientes (en el último año) o si parecen estar ocurriendo con más frecuencia o más seguido que en la historia pasada.